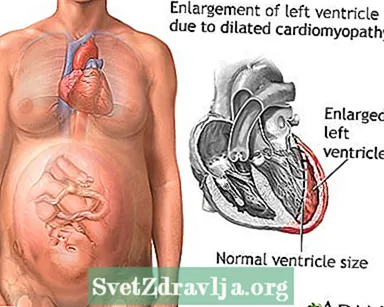
کاردیومیوپاتی پری پارت

کاردیومیوپاتی اطراف پارت یک اختلال نادر است که در آن قلب یک زن باردار ضعیف و بزرگ می شود. در آخرین ماه بارداری یا 5 ماه پس از تولد کودک ایجاد می شود.
کاردیومیوپاتی زمانی رخ می دهد که به قلب آسیب وارد شود. در نتیجه ، عضله قلب ضعیف می شود و به خوبی پمپ نمی کند. این بر روی ریه ها ، کبد و سایر سیستم های بدن تأثیر می گذارد.
کاردیومیوپاتی پری پارت نوعی کاردیومیوپاتی متسع است که در آن هیچ دلیل دیگری برای تضعیف قلب یافت نمی شود.
ممکن است در زنان باردار در هر سنی رخ دهد ، اما بعد از 30 سالگی بیشتر مشاهده می شود.
عوامل خطر برای این بیماری عبارتند از:
- چاقی
- سابقه شخصی اختلالات قلبی مانند میوکاردیت
- استفاده از داروهای خاص
- سیگار کشیدن
- اعتیاد به الکل
- بارداری های چندقلو
- کهنسال
- پره اکلامپسی
- تبار آمریکایی آفریقایی تبار
- تغذیه ضعیف
علائم ممکن است شامل موارد زیر باشد:
- خستگی
- احساس ضربان قلب یا ضربان شدید (تپش قلب)
- افزایش ادرار شبانه (شب ادراری)
- تنگی نفس همراه با فعالیت و در حالت خوابیده صاف
- تورم مچ پا
در طی معاینه فیزیکی ، ارائه دهنده خدمات بهداشتی با لمس و ضربه زدن با انگشتان بدنبال علائم مایع در ریه ها می رود. از استتوسکوپ برای گوش دادن به صدای خراش ریه ، ضربان قلب سریع یا صداهای غیرطبیعی قلب استفاده می شود.
ممکن است کبد بزرگ شده و وریدهای گردن متورم باشد. فشار خون ممکن است کم باشد یا هنگام ایستادن پایین بیاید.
بزرگ شدن قلب ، احتقان ریه ها یا رگهای ریه ها ، کاهش برون ده قلب ، کاهش حرکت یا عملکرد قلب یا نارسایی قلبی ممکن است در موارد زیر ظاهر شود:
- عکسبرداری از قفسه سینه
- سی تی اسکن قفسه سینه
- آنژیوگرافی کرونر
- اکوکاردیوگرام
- اسکن قلب هسته ای
- MRI قلب
نمونه برداری از قلب ممکن است به شما کمک کند تا مشخص کنید علت اصلی کاردیومیوپاتی عفونت عضله قلب است (میوکاردیت). با این حال ، این روش اغلب انجام نمی شود.
ممکن است لازم باشد که یک زن در بیمارستان بماند تا علائم حاد فروکش کند.
از آنجا که ترمیم عملکرد قلب در بسیاری از مواقع امکان پذیر است و زنانی که به این بیماری مبتلا هستند غالباً جوان هستند و در غیر این صورت سالم هستند ، مراقبت اغلب تهاجمی است.
در صورت بروز علائم شدید ، این ممکن است شامل مراحل شدید مانند:
- استفاده از پمپ قلبی کمکی (بالون ضد احتقان آئورت ، دستگاه کمکی بطن چپ)
- درمان سرکوب کننده سیستم ایمنی (مانند داروهایی که برای درمان سرطان یا جلوگیری از رد عضوی پیوندی استفاده می شود)
- در صورت ادامه نارسایی احتقانی قلب پیوند قلب
با این حال ، برای اکثر زنان ، درمان به طور عمده در رفع علائم متمرکز است. برخی از علائم به خودی خود و بدون درمان از بین می روند.
داروهایی که اغلب استفاده می شوند عبارتند از:
- دیجیتال برای تقویت توانایی پمپاژ قلب
- داروهای ادرار آور ("قرص های آب") برای از بین بردن مایعات اضافی
- مسدود کننده های بتا با دوز پایین
- سایر داروهای فشار خون
رژیم کم نمک ممکن است توصیه شود. در برخی موارد ممکن است مایعات محدود شود. فعالیت ها ، از جمله پرستاری از کودک ، ممکن است در هنگام بروز علائم محدود شوند.
توزین روزانه ممکن است توصیه شود. افزایش وزن 3 تا 4 پوند (1.5 تا 2 کیلوگرم) یا بیشتر طی 1 یا 2 روز ممکن است نشانه تجمع مایعات باشد.
به زنان سیگاری و الكلی توصیه می شود كه ترك كنند ، زیرا این عادت ها علائم را بدتر می كند.
چندین نتیجه احتمالی در کاردیومیوپاتی مجرای زایمان وجود دارد. برخی از زنان برای مدت طولانی پایدار می مانند ، در حالی که برخی دیگر به آرامی بدتر می شوند.
دیگران خیلی زود بدتر می شوند و ممکن است کاندید پیوند قلب شوند. حدود 4٪ از افراد به پیوند قلب احتیاج دارند و 9٪ ممکن است به طور ناگهانی بمیرند یا در اثر عوارض این روش بمیرند.
وقتی قلب زن بعد از تولد کودک به حالت عادی برگردد ، چشم انداز خوب است. اگر قلب غیرطبیعی باقی بماند ، بارداری های آینده ممکن است منجر به نارسایی قلبی شود. معلوم نیست چگونه می توان پیش بینی کرد که چه کسی بهبود می یابد و چه کسی دچار نارسایی شدید قلب می شود. تا حدود نیمی از زنان به طور کامل بهبود می یابند.
زنانی که به کاردیومیوپاتی پری زایمان مبتلا می شوند ، در معرض خطر ابتلا به همان مشکل بارداری در آینده قرار دارند. میزان عود حدود 30٪ است. بنابراین ، زنانی که به این بیماری مبتلا شده اند باید روش های جلوگیری از بارداری را با ارائه دهنده خود در میان بگذارند.
عوارض شامل:
- آریتمی قلبی (می تواند کشنده باشد)
- نارسایی احتقانی قلب
- تشکیل لخته در قلب که می تواند آمبولی کند (سفر به سایر قسمت های بدن)
اگر در حال حاضر باردار هستید یا به تازگی نوزادی را به دنیا آورده اید با ارائه دهنده خود تماس بگیرید و فکر می کنید ممکن است نشانه هایی از کاردیومیوپاتی داشته باشید.
در صورت بروز درد در قفسه سینه ، تپش قلب ، ضعف یا سایر علائم جدید یا غیرقابل توضیح ، بلافاصله از کمک پزشکی استفاده کنید.
یک رژیم غذایی متعادل داشته باشید و به طور منظم ورزش کنید تا قلب شما را قوی نگه دارد. از مصرف سیگار و الکل خودداری کنید. ارائه دهنده شما ممکن است به شما توصیه کند که اگر در بارداری قبلی نارسایی قلبی داشته اید ، از باردار شدن مجدد خودداری کنید.
کاردیومیوپاتی - پریپتوم ؛ کاردیومیوپاتی - بارداری
 قلب - بخشی از وسط
قلب - بخشی از وسط قلب - نمای جلو
قلب - نمای جلو کاردیومیوپاتی پری پارت
کاردیومیوپاتی پری پارت
بلانچارد DG ، دانیلز LB. بیماری های قلبی. در: Resnik R، Lockwood CJ، Moore TR، Greene MF، Copel JA، Silver RM، eds. Creasy and Resnik’s Maternal-Fetal Medicine: اصول و عمل. ویرایش 8 فیلادلفیا ، پنسیلوانیا: Elsevier؛ 2019: فصل 52
McKenna WJ ، الیوت PM. بیماری های میوکارد و اندوکارد. در: Goldman L، Schafer AI، eds. Goldman-Cecil Medicine. ویرایش 26 فیلادلفیا ، پنسیلوانیا: Elsevier؛ 2020: فصل 54
Silversides CK، Warnes CA. بارداری و بیماری های قلبی. در: Zipes DP ، Libby P ، Bonow RO ، Mann DL ، Tomaselli GF ، Braunwald E ، eds. Braunwald’s Heart Disease: کتاب درسی پزشکی قلب و عروق. چاپ یازدهم فیلادلفیا ، پنسیلوانیا: Elsevier؛ 2019: فصل 90